Asma, nuove raccomandazioni per il trattamento
Pubblicate le nuove raccomandazioni per il trattamento di prima linea dell'asma
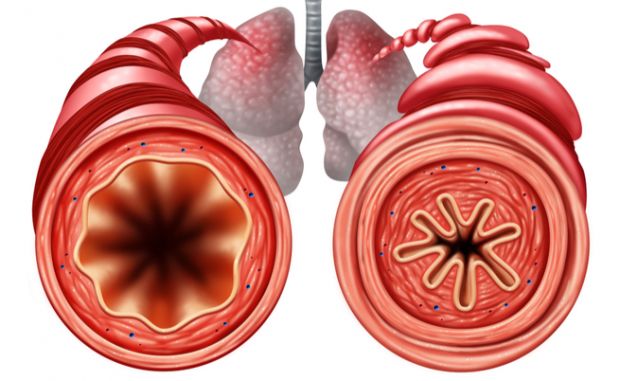
Le nuove raccomandazioni per il trattamento dell’asma preparate dalla Global Initiative on Asthma (GINA) e pubblicate sull’European Respiratory Journal presentano indicazioni in contrasto con anni di pratica clinica. La novità principale infatti riguarda il consiglio a non utilizzare in monoterapia, per motivi di sicurezza, i beta-agonisti a breve durata d’azione, farmaci per il sollievo rapido, che hanno per 50 anni costituito il trattamento di prima linea per l’asma. Le linee guida raccomandano ora che tutti gli adulti e gli adolescenti con asma ricevano un trattamento di controllo che contenga corticosteroidi per via inalatoria, per ridurre il rischio di riacutizzazioni gravi e controllare i sintomi. In particolare per l’asma lieve si raccomanda formoterolo, beta-agonista a lunga durata d’azione, a basso dosaggio al bisogno, e, se formoterolo non è disponibile, un beta-agonista a breve durata d’azione insieme a corticosteroidi per via inalatoria a basso dosaggio. «Il paradosso che dobbiamo spiegare è che un beta-agonista a breve durata d’azione può salvare la vita, ma può anche uccidere» esordisce Helen Reddel, del Woolcock Institute of Medical Research di Sydney, in Australia, presidente del comitato scientifico GINA, presentando le novità al Congresso internazionale della European Respiratory Society 2019. «Fino ad ora, sono stati raccomandati corticosteroidi per via inalatoria a basso dosaggio giornaliero per la prevenzione dell’asma lieve, insieme con la terapia di salvataggio quando necessario, ma pochi pazienti con asma lieve gestiscono l’aderenza a un regime giornaliero. Infatti, una dose bassa giornaliera di corticosteroidi è altamente efficace e riduce il ricovero di un terzo e i decessi della metà, ma l’aderenza va dal 25% al 35% circa. I pazienti preferiscono reagire quando necessario piuttosto che usare la terapia di mantenimento come precauzione e questo aumenta il rischio di morte» afferma Reddel. Uno studio del 1994 ha mostrato che il rischio di morte per asma aumenta drasticamente quando un paziente usa 1,4 nebulizzatori di beta-agonisti per inalazione al mese, e uno studio del 2001 ha dimostrato che l’uso di broncodilatatori nebulizzati o steroidi per via orale ha una probabilità significativamente maggiore di causare morte per asma. Nel 2014, la GINA ha iniziato a chiedere precauzioni, affermando che il trattamento con beta-agonista a breve durata d’azione dovesse essere limitato a pazienti asmatici che presentassero sintomi non più di due volte al mese e senza fattori di rischio per la riacutizzazione, ma si è riservata di valutare ulteriori prove per definire la questione. Nel 2018 uno studio ha mostrato una riduzione del 64% delle gravi riacutizzazioni con la combinazione budesonide più formoterolo, rispetto a terbutalina, un beta-agonista a breve durata d’azione, e un altro studio del 2018 ha concluso che la combinazione budesonide più formoterolo usata al bisogno non fosse inferiore alla terapia di mantenimento con budesonide per pazienti con gravi riacutizzazioni. Da allora, ulteriori studi hanno dimostrato che la combinazione corticosterioidi per via inalatoria e formoterolo al bisogno potesse alleviare efficacemente i sintomi. Un recente lavoro, inoltre, ha mostrato che budesonide al bisogno più formoterolo è superiore a budesonide a basso dosaggio come mantenimento più un inalatore al bisogno, e ha fornito ulteriori prove a supporto delle nuove raccomandazioni.
European Respiratory Journal 2019 53: 1901046; DOI: 10.1183/13993003.01046-2019
Altre Notizie della sezione

Ok per l’aula alla riforma della Corte dei conti, protestano i magistrati
03 Aprile 2025No opposizioni. Cambia titolo, inserita la delega al governo.

Non solo dazi: anche Visa e Mastercard fanno paura all’Europa
02 Aprile 2025Ben 13 paesi su 20 dell'area euro sono dipendenti dagli americani per i pagamenti digitali, i due terzi delle transazioni europee passano per i due colossi Usa.

Le novità normative e di prassi di marzo
01 Aprile 2025Su “InformaClienti” il Testo unico in materia di versamenti e riscossione apre il documento della Fondazione Studi.


